Spesso in seguito al verificarsi di un mal di schiena cronico viene prescritta una risonanza magnetica o una radiografia che nella maggior parte dei casi evidenzia alterazioni delle strutture (diminuzione dello spazio tra le vertebre e presenza di protrusioni, tra le più frequenti), le quali vengono additate da medici e operatori sanitari come causa dei dolori della persona.
La realtà è che solo una piccolissima percentuale di mal di schiena cronico risulta avere cause specifiche (tumori, fratture, spondilolistesi), mentre nella maggior parte dei casi risulta aspecifico.
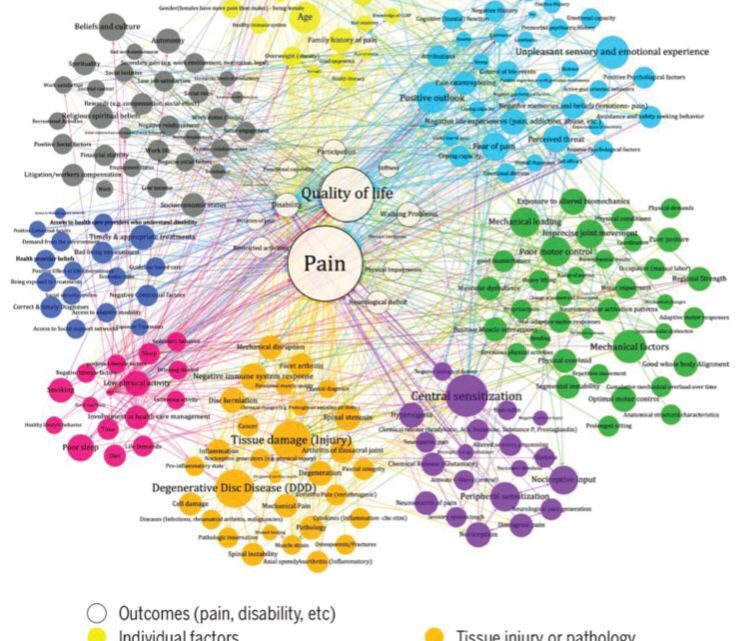
Ciò vuol dire che non si può additare una sola struttura quale causa del dolore, ma che anzi il mantenimento della sintomatologia sia multifattoriale, come sostenuto dal modello biopsicosociale.
Questa multifattorialità è descritta da numerosi studi, tra i quali quello di Cholewicki et al. (2019), da cui abbiamo attinto il grafico sopra riportato.
Giocano, infatti, un ruolo fondamentale anche aspetti assolutamente diversi tra di loro come le credenze circa la guarigione o il decorso della patologia, i fattori lavorativi, lo stress e fattori individuali oltre che chiaramente gli aspetti biologici di normale riparazione tissutale.
Perché specificarlo e cosa si può fare a riguardo?
Spesso sono le informazioni che abbiamo attinto nel corso degli anni o la paura di sentire male che ci limitano, favorendo il mantenimento della sintomatologia dolorosa e l’instaurazione della paura di movimento.
Il percorso fisioterapico è fondamentale per destrutturare tutte le errate credenze e i falsi miti ai quali diamo credito, i quali limitano spesse volte la persona nel suo ritorno alle normali attività di vita quotidiana.
Il fisioterapista attraverso il giusto dosaggio di esercizi e attraverso informazioni precise sarà in grado di permetterti di tornare a svolgere le attività che più ti soddisfano.
Bibliografia:
- Cholewicki et al. (2019). Can Biomechanics Research Lead to More Effective Treatment of Low Back Pain? A Point-Counterpoint Debate. J Orthop Sports Phys Ther. 2019 June ; 49(6): 425–436.